Kto wygrywa walkę o uwagę personelu medycznego – pacjent czy system? Z rozmów przeprowadzonych z lekarzami i pozostałym personelem medycznym prowadzonych podczas realizacji projektu „Dobre relacje z pacjentem” wynika, że po spełnieniu wszystkich obowiązków systemowych czasu na budowanie dobrych, partnerskich relacji z pacjentami już nie wystarcza. Jestem przekonany, że nie jest to prawda. Jeśli zsumujemy czas poświęcony na rozmowy z pacjentem, okaże się, że dobrze prowadzona komunikacja, od przyjęcia do wypisu, w większości przypadków czas zaoszczędzi, a nie wydłuży. Prawdą jest natomiast to, że liczba dokumentów do wypełnienia, ciągłe zmiany w procedurach rozliczeniowych, finansowanie za procedurę, a nie za jakość leczenia nie pomaga personelowi medycznemu w skoncentrowaniu się na potrzebach pacjenta. Jeśli do tego nałożymy za małą liczbę lekarzy i pielęgniarek, to pacjenci przegrywają z systemem walkę o uwagę personelu medycznego.
Członkowie personelu medycznego wiedzą, co jest dla pacjenta najważniejsze, jak go leczyć i jak się nim opiekować, to ich oczami powinno się spojrzeć na system i tak go zorganizować, żeby służył im pomocą, a nie stwarzał wiele dodatkowych, możliwych do uniknięcia obowiązków.
Oczywiście tak być nie powinno. Pacjenta leczy i nim się opiekuje personel medyczny, który powinien być wspomagany na tej drodze przez wszystkich pozostałych uczestników procesu leczenia. To lekarz, pielęgniarka, położna, ratownik, fizjoterapeuta i pozostali członkowie personelu medycznego wiedzą, co jest dla pacjenta najważniejsze, jak go leczyć i jak się nim opiekować, to ich oczami powinno się spojrzeć na system i tak go zorganizować, żeby służył im pomocą, a nie stwarzał wiele dodatkowych, możliwych do uniknięcia obowiązków.
Kluczowe wnioski:
- Doświadczenia personelu medycznego mają nadrzędne znaczenie w stosunku do personelu administracyjnego placówek leczniczych, decydentów i otoczenia systemu ochrony zdrowia w sprawowaniu opieki skoncentrowanej na pacjencie.
- Nadrzędnym celem decydentów i otoczenia systemu ochrony zdrowia powinno być umożliwienie personelowi medycznemu sprawowania opieki skoncentrowanej na pacjencie.
- Systemowe zmiany regulacji prawnych, powinny rozpoczynać się od badań i wywiadów z pacjentami i personelem medycznym, testów proponowanych zmian od małej do dużej skali aby w następnym kroku zaproponować zmiany i przekazać je do konsultacji zainteresowanym środowiskom.
- Należy na poziomie placówek leczniczych prowadzić ciągłą analizę doświadczeń pacjentów i personelu medycznego.
- W placówkach leczniczych muszą być zatrudnieni specjaliści ds. jakości których zadaniem jest stałe monitorowanie doświadczeń pacjentów i personelu. Ich praca musi być w pełni refundowana w ramach rozliczeń z NFZ.
Jak powinna być zorganizowana ochrona zdrowia, żebyśmy mogli powiedzieć, że jest skoncentrowana na pacjencie? Spójrzmy najpierw na wszystkich interesariuszy systemu.
Pacjent i jego najbliżsi znajdują się w centrum systemu, powinni stanowić jego cel i najwyższą wartość, a wszyscy pozostali uczestnicy realizować proces leczenia, uwzględniając to, co dla każdego indywidualnego pacjenta jest najważniejsze. Pacjent powinien być aktywnym uczestnikiem procesu leczenia i wziąć współodpowiedzialność za jego efekt.
Opiekę nad pacjentem sprawuje system ochrony zdrowia, który możemy podzielić na trzy główne grupy:
- Osoby bezpośrednio sprawujące opiekę, czyli personel medyczny (rys. 1) w ramach swojej odpowiedzialności powinien budować partnerskie relacje z pacjentami, okazywać im swoje zainteresowanie, pytać, co dla pacjenta jest najważniejsze, komunikować się z pacjentem w sposób dla niego zrozumiały, informować o możliwościach terapeutycznych oraz ich korzyściach i zagrożeniach. I rzecz najważniejsza, zawsze uwzględniać pacjenta w procesie podejmowania decyzji terapeutycznych. „Zawsze” oznacza wszystkie sytuacje, a nie tylko te, które są wymagane przez przepisy prawa, czyli formalne pisemne wyrażenia przez pacjenta obowiązkowych zgód. W opiece skoncentrowanej na pacjencie personel medyczny powinien dążyć do zbudowania partnerskich relacji z pacjentem, dzięki czemu pacjent stanie się aktywnym uczestnikiem procesu leczenia.
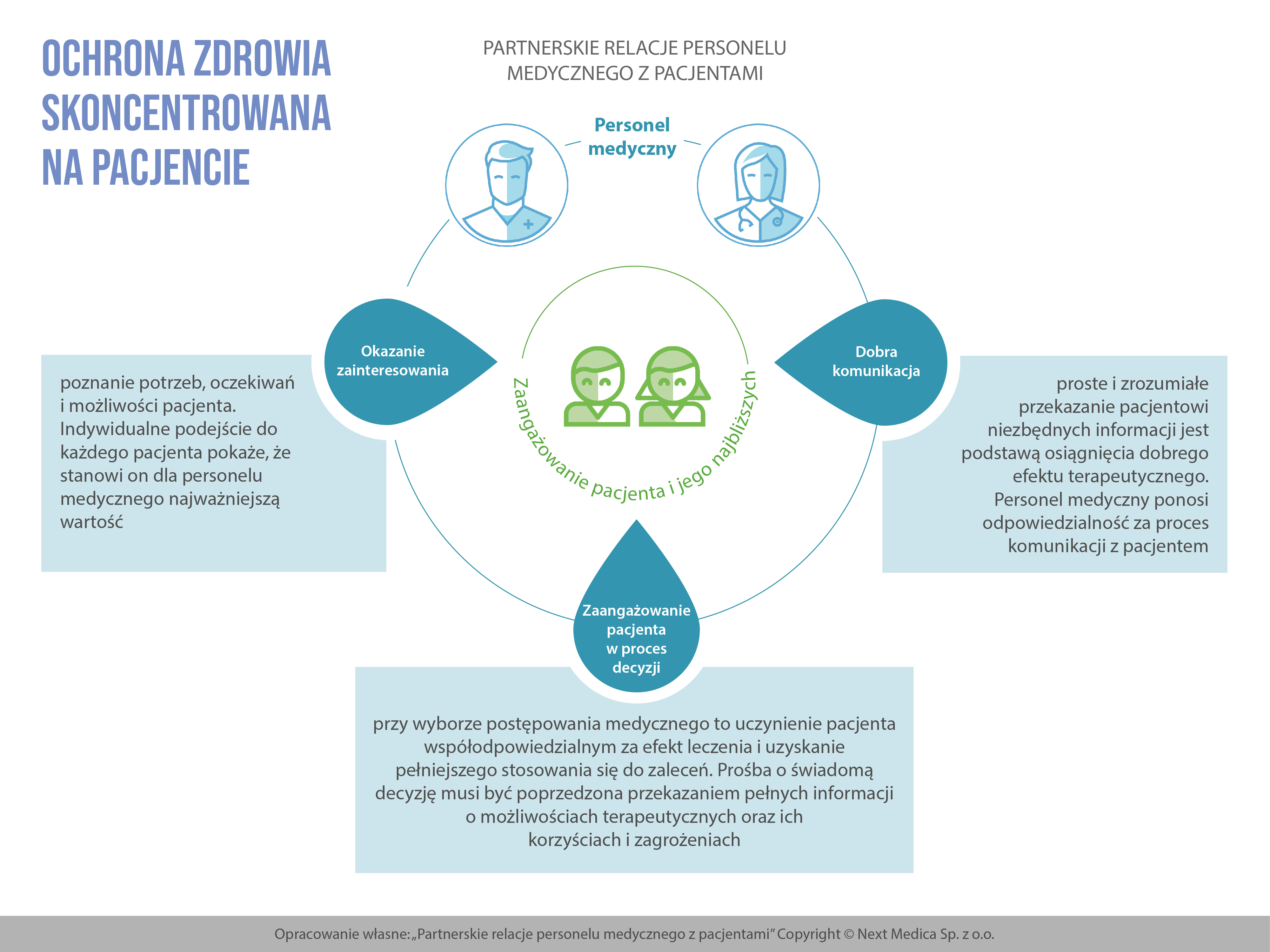
Każda placówka lecznicza powinna być tak przez liderów zarządzana, żeby jej kultura organizacyjna oraz zdolność do samodoskonalenia umożliwiały personelowi medycznemu prowadzenie leczenia i opieki skoncentrowanej na potrzebach, możliwościach i oczekiwaniach pacjentów, co pozwoli na uzyskanie zaangażowania pacjentów i ich najbliższych do procesu leczenia.
- Pośredni wewnętrzny interesariusz systemu ochrony zdrowia, czyli personel administracyjny placówek leczniczych, wspólnie z personelem medycznym powinni działać jak jeden zespół realizujący wspólne wartości i misję, którą powinno być faktyczne zapewnienie skoncentrowanej na pacjencie, bezpiecznej, niezawodnej i skutecznej opieki zdrowotnej. Co to dla placówek leczniczych oznacza? (rys. 2) W moim przekonaniu najlepiej zdefiniował to w 2017 roku Institute for Healthcare Improvement w swoim dokumencie „A Framework for Safe, Reliable, and Effective Care”. Temat ten jest niezwykle szeroki i każde z zagadnień wymienionych w tym dokumencie wymaga osobnego omówienia. W jednym zdaniu można pokusić się o następujące podsumowanie: każda placówka lecznicza powinna być tak przez liderów zarządzana, żeby jej kultura organizacyjna oraz zdolność do samodoskonalenia umożliwiały personelowi medycznemu prowadzenie leczenia i opieki skoncentrowanej na potrzebach, możliwościach i oczekiwaniach pacjentów, co pozwoli na uzyskanie zaangażowania pacjentów i ich najbliższych do procesu leczenia.
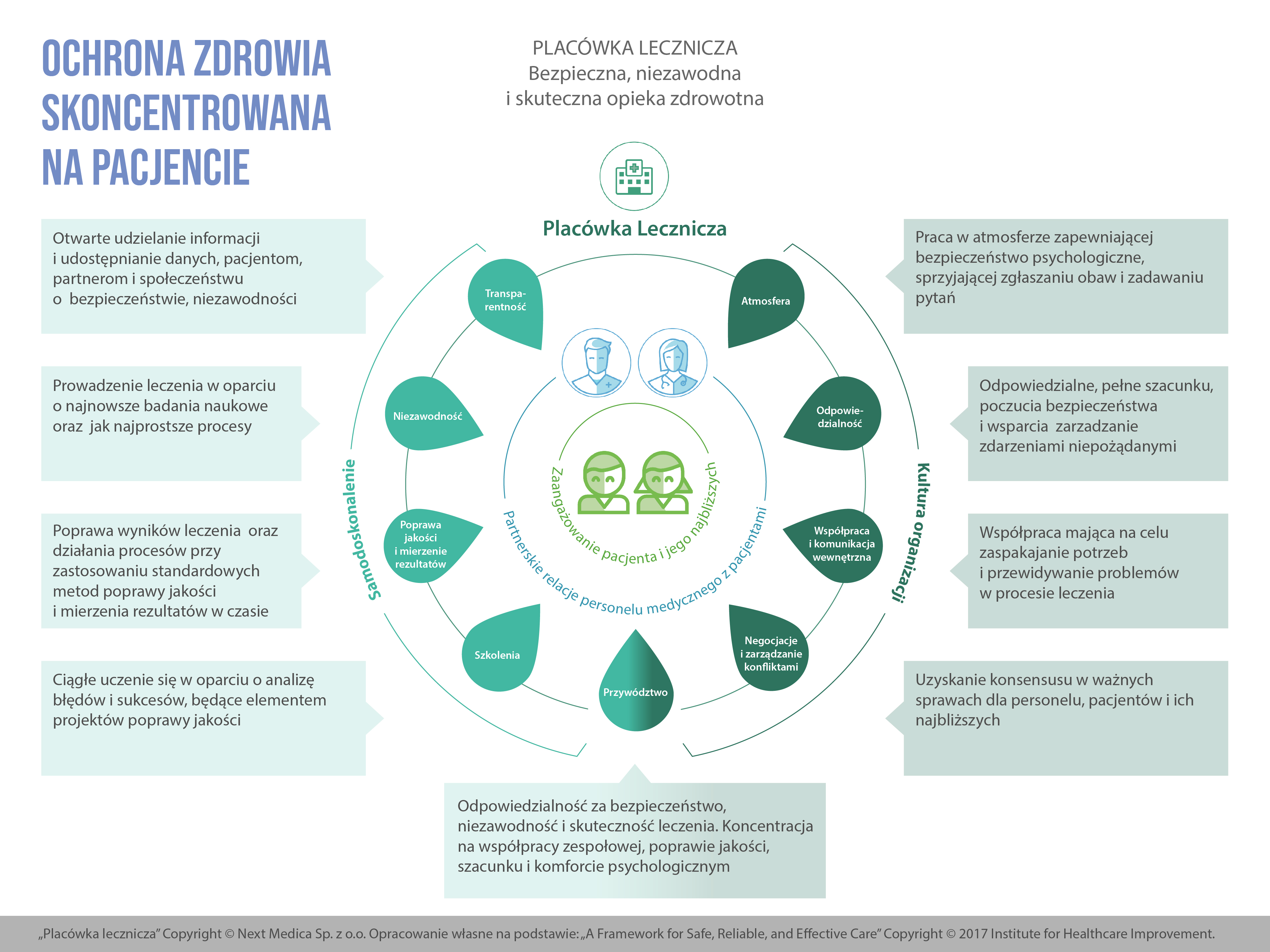
Wszystkie działania podejmowane przez decydentów powinny być nakierowane na ich skuteczność i oceniane przez pryzmat umożliwienia placówkom leczniczym realizowania bezpiecznej i efektywnej opieki skoncentrowanej na pacjencie.
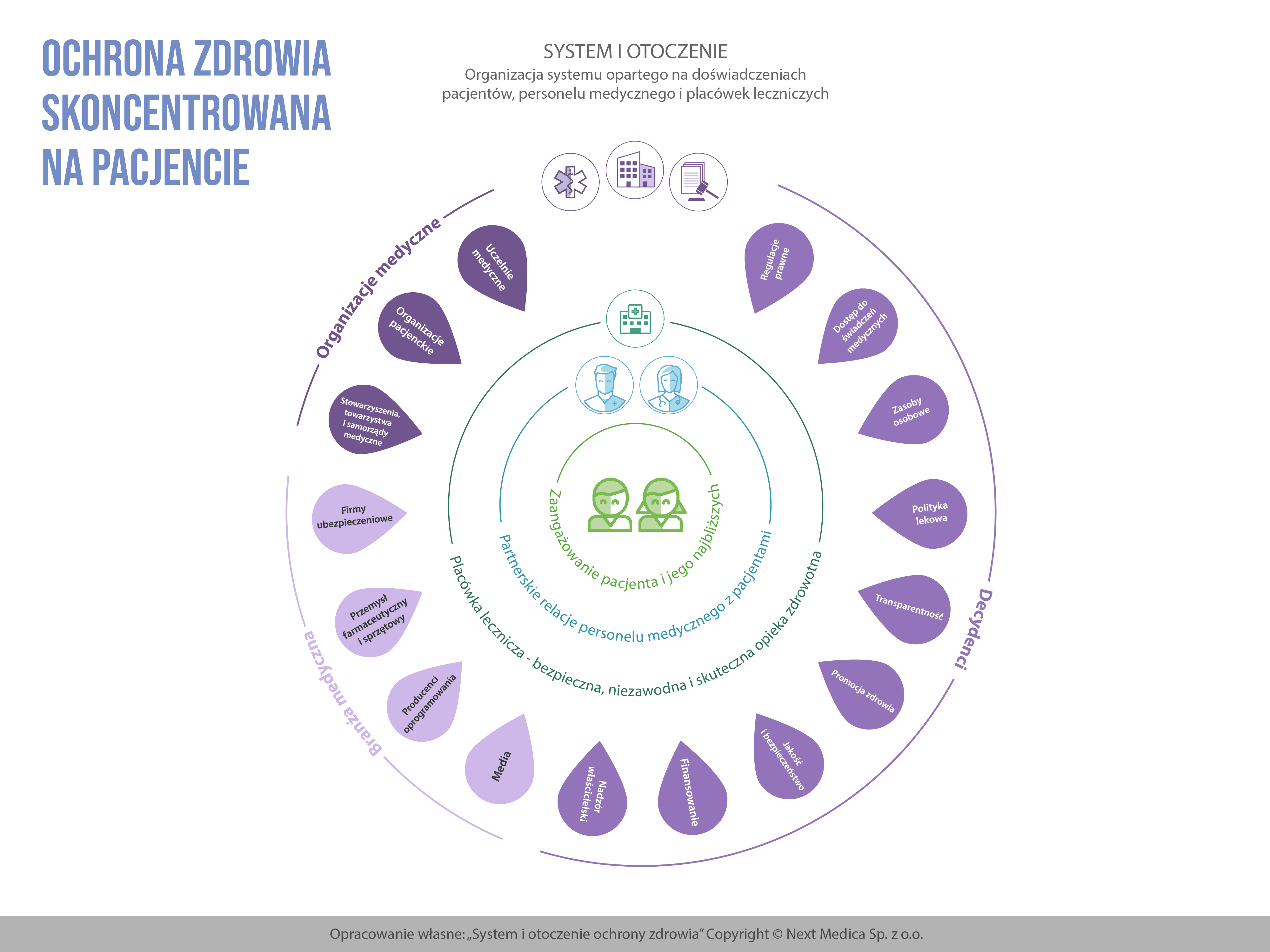
- Pośredni zewnętrzny uczestnik systemu, czyli sam System ochrony zdrowia (rys. 3), powinien mieć podrzędną zależność w stosunku do personelu medycznego i administracyjnego placówek leczniczych. Decydenci, czyli Ministerstwo Zdrowia, Narodowy Fundusz Zdrowia, Centrum Monitorowania Jakości w Ochronie Zdrowia, i wszystkie pozostałe rządowe instytucje odpowiadają za regulacje prawne, organizacyjne i finansowe które powinny być kształtowane tak, żeby ułatwiać pracę personelowi medycznemu i administracyjnemu placówek leczniczych. Oznacza to wprowadzenie i egzekwowanie prawa, ocenianie i płacenie za efekty i jakość, a nie za realizację procedur, wspieranie działań zmierzające do skutecznego prowadzenia poprawy jakości leczenia, a nie statystykę medyczną, inicjowanie i nadzorowanie kampanii edukacyjnych skierowanych do pacjentów. Wszystkie działania podejmowane przez decydentów powinny być nakierowane na ich skuteczność i oceniane przez pryzmat umożliwienia placówkom leczniczym realizowania bezpiecznej i efektywnej opieki skoncentrowanej na pacjencie. Taki sam cel powinny mieć działania pozostałych uczestników i otoczenia systemu ochrony zdrowia. Organizacja systemu ochrony zdrowia powinna opierać się przede wszystkim na doświadczeniach pacjentów, personelu medycznego oraz administracyjnego placówek leczniczych.

Ciąg dalszy nastąpi…
Leszek Denkiewicz
Zapisz się na newsletter, żeby nie przegapić następnego artykułu.

Cześć wielkie dzięki za post !